In der letzten Woche haben wir gemeinsam diesen Fall diskutiert.
Zunächst der weitere Verlauf des Patienten:
Die Dramatik des EKG-Verlaufs im Hinblick auf das Vorhandensein einer kritischen Stenose wurde primär nicht gesehen bzw. nicht korrekt interpretiert (es handelt sich, wie Lars Lomberg schrieb, um ein typisches „Wellens Sign“) und der Patient zur weiteren Überwachung auf unsere Beobachtungsstation gelegt (was natürlich prima war).
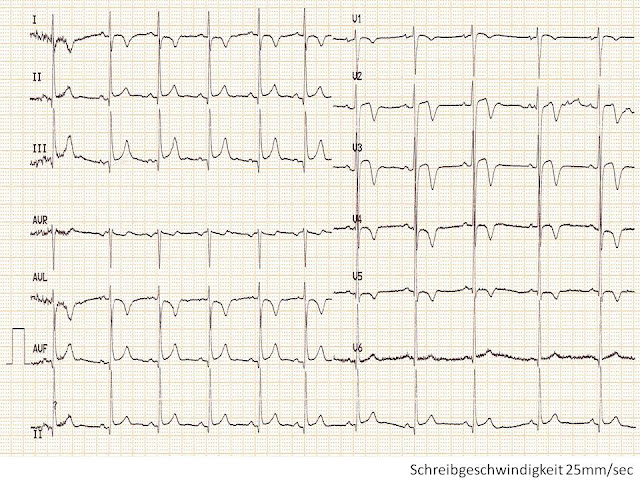
Am Folgetag zeigte sich folgende EKG-Aufzeichnungen:
Das hochsensitive Troponin T war während des gesamten Verlaufs negativ, was mich persönlich sehr verwunderte. Ich habe selbst am Folgetag eine Echokardiographie durchgeführt. Es zeigte sich nicht die kleinste Hypo- oder Akinesie! Das negative cTnThs und die unauffällige Echokardiographie haben nicht so richtig in mein gedankliches Konzept gepasst hat (obwohl vorab eigentlich nach der Interpretation des EKGs alles klar hätte sein müssen). Gleichzeitig hatte der Patient nur über einen kurzen thorakalen Druck berichtet, und dann war wieder alles o.k. und der Patient war im weiteren Verlauf beschwerdefrei. Und da beginnt man sich oft zu verbiegen, um irgendeine Idee mit „Perimyokarditis“ daraus zu machen.
Also, nochmals gedanklich zurücktreten und wieder den richtigen Weg finden: Im Rahmen der Visite wurde das gewünschte invasive Vorgehen besprochen und deshalb mit unserem kardiologischen Konsiliarius abgestimmt, dass eine Koronarangiographie durchgeführt werden soll. Das Resultat sehen Sie hier:
Es zeigt sich das typische Bild einer hochgradigen, proximalen LAD Stenose (siehe Pfeil), die offensichtlich primär verschlossen war (deshalb das typische EKG Muster) und sich spontan rekanalisiert hat. Patienten mit dieser Symptomatik und diesem EKG MÜSSEN zeitnah (die Leitlinien sprechen von weniger als 2h) einer invasiven Untersuchung zugeführt werden! Konkret hatte dieser Patient viel Glück. Der weitere Verlauf war problemlos.
Zusammenfassend hätte ich beim Eintreffen des Patienten in der ZNA von Anfang an einen anderen Weg gewählt: Das erste vorliegende EKG war diagnostisch für die Hochrisiko-Situation einer kritischen proximalen LAD Stenose (ausgedrückt durch das EKG-Muster des „Wellens Signs“: Konkret spricht man hier vom Typ A Muster des „Wellens Signs“ (Häufigkeit etwa 25%). In wenigen Stunden entwickelt es sich zum Muster B des „Wellens Signs“ (Häufigkeit ca. 75%), d.h. in diese tiefen, symmetrischen negativen T-Wellen, wie auch in diesem Fall). Dieses EKG-Muster tritt üblicherweise auf, wenn spontan oder durch eine therapeutische Aktion das Gefäß wieder durchgängig wird (spontane Rekanalisation). Die Terminologie dieser EKG-Muster ist in unterschiedlichen Literaturstellen unterschiedlich verwendet. Die hier beschriebene Beschreibung der EKG Muster (Typ A bzw. B) stammt aus der Originalpublikation aus 1982.
Hier noch eine kurze Aufstellung der Kriterien für das Wellens Sign aus einem exzellenten aktuellen Artikel von Medscape (klinisches Workup des Wellens Syndrome).
In Ergänzung hier noch eine gute Zusammenfassung zum Wellens sign von Mattu et al. (in dem die Terminologie Typ A und B Muster NICHT verwendet wurde). Hier auch noch ein guter Case Report aus dem EMJ bzw. hier noch aus dem Ann Emerg Med aus 1999.
Hier noch eine kurze Aufstellung der Kriterien für das Wellens Sign aus einem exzellenten aktuellen Artikel von Medscape (klinisches Workup des Wellens Syndrome).
Wellens syndrome is also referred to as LAD coronary T-wave syndrome.
Syndrome criteria include the following:
- Characteristic T-wave changes
- History of anginal chest pain
- Normal or minimally elevated cardiac enzyme levels
- ECG without Q waves, without significant ST-segment elevation, and with normal precordial R-wave progression
In Ergänzung hier noch eine gute Zusammenfassung zum Wellens sign von Mattu et al. (in dem die Terminologie Typ A und B Muster NICHT verwendet wurde). Hier auch noch ein guter Case Report aus dem EMJ bzw. hier noch aus dem Ann Emerg Med aus 1999.
Was sollte man insgesamt aus diesem Fall lernen:
Ein großer Irrtum ist, dass man immer meint, dass bei jedem Chest-Pain-Patient OHNE ST-Elevation im EKG bis zum nächsten Tag auf die invasive Abklärung gewartet werden kann:
Es gibt Patienten mit Non-STE-ACS, die zeitnah (die Leitlinien fordern innerhalb von 2 Stunden) einer invasiven Abklärung bedürfen. Warum ist dies so? Nun diese Patienten weisen ein hohes Risiko auf und benötigen einfach zeitnah eine invasive Abklärung und nachfolgend die Intervention.
Zu diesen gefährdeten Patienten gehören u.a. Patienten mit dem Wellens Sign (wie in diesem Fall) und natürlich auch Patienten mit einer Elevation in aVR (die am häufigsten „vergessene“ Ableitung).
Also, bei Patienten mit Chest Pain ohne ST-Elevation im EKG IMMER auf Ableitung aVR schauen und schauen, ob Sie tiefe T-Wellen haben bzw. ob ein Wellens Sign vorliegt. Diese Patienten haben ein hohes Risiko im Verlauf einen richtigen Infarkt zu entwickeln bzw. zu versterben. .... und müssen deshalb umgehend invasiv abgeklärt werden.

"Kleine" Anmerkung zum Wellen´s Syndrom:
AntwortenLöschenTyp A od 1 (häufig, ca. 76%)= tiefe, symmetr. T-Wellen
Typ B od 2 (seltener, ca. 24%) = biphasische T-Wellen
heisst: EKG Nr. 1 war Typ B/2 und Folge-EKG Typ A/1
Danke für die Kommentierung. Mir ist im ersten Moment das Herz in die Hose gerutscht, ich dachte, ich hätte mich geirrt. Ich habe deshalb nochmals in der Originalliteratur recherchiert. Tatsächlich wird in der Literatur eine unterschiedliche Nomenklatur verwendet, die teilweise die zwei Muster "verwechselt". Ich hatte mich beim Schreiben meines Kommentars auf ein englischsprachiges EKG Buch verlassen - welches entgegen Ihres Kommentars korrekt ist.
AntwortenLöschenIn der Originalbeschriebung aus 1982 von de Zwann wird das Muster mit dem biphasischen T als Typ A Muster beschrieben (Häufigkeit ca. 25%), die tiefen T- Wellen als Typ B Muster (Häufigkeit 75%). Ihr Zitat, das möglicherweise auf LITFL beruht, ist NICHT korrekt! siehe Originalliteratur: de Zwaan et al. Am Heart J 1982: http://www.ncbi.nlm.nih.gov/pubmed/6121481 Gerne kann ich auf Wunsch das PDF zusenden. Ich habe den Originaltext des Posts aufgrund dieser Diskussion noch erweitert.